Le direttive internazionali sul dolore alla schiena raccomandano
A mio avviso la “non perfetta riuscita" delle direttive è imputabile alla definizione stessa di mal di schiena: che viene descritto come aspecifico, quindi senza una causa.
In questa epoca pervasa dal concetto di Evidence Based Medicine, sembra un controsenso adottare questa nomenclatura.
Senza una causa specifica, o un meccanismo determinato che ci possa portare a comprendere la provocazione e l’evocazione del dolore, l’approccio terapeutico non può essere ovviamente specifico.
Agli inizi degli anni 2000 lo psicologo cognitivo Daniel Simons dimostrò l’esistenza della "Sustained Inattentional Blindness” e cioè l’incapacità vedere realmente le cose come stanno se si è accecati dai propri preconcetti.
Vi ho citato Simons perché: l’assenza di direttive internazionali o di evidenze scientifiche forti sulla specificità del mal di schiena non significa che il problema non abbia una causa specifica.
Nella mia lettura significa invece che il problema non ha attualmente buone e definitive risposte e che ancora probabilmente non venga affrontato in un modo che lo onori totalmente e nello stesso tempo la sua stessa definizione impedisca alla comunità sanitaria di sforzarsi a cercare le cause alla base.
Il mal di schiena è un problema non omogeneo e non sembra essere analizzabile attraverso l’utilizzo di Randomized Controlled Trials, finché non venga ad essere suddiviso in sottocategorie che possano essere abbinate alle appropriate terapie.
(JMIR Res Protoc. 2018 Identifying Subgroups of Patients With Chronic Nonspecific Low Back Pain Based on a Multifactorial Approach: Protocol For a Prospective Study. Rose-Dulcina K, Vuillerme N, Tabard-Fougère A, Dayer R, Dominguez DE, Armand S, Genevay S.)
È necessario trovare una alta precisione nella valutazione, nella comprensione dei meccanismi di infortunio traumatico o cumulativo che sia, e nella selezione delle pratiche terapeutiche.
Inoltre a mio avviso la mancanza di una diagnosi specifica può portare a livelli alti di Fear Avoidance (elusione di attività fisiche per paura di sentire dolore) che sappiamo essere un fattore correlato con un allungamento del periodo di degenza e con lo sconfinamento nella cronicità del problema.
(Pain Res Treat. 2018 Sep 2;2018. Fear Avoidance Beliefs and Risk of Long-Term Sickness Absence: Prospective Cohort Study among Workers with Musculoskeletal Pain. Jay K, Thorsen SV, Sundstrup E, Aiguadé R, Casaña J, Calatayud J, Andersen LL.)
Il paziente ha necessità di comprendere esso stesso il meccanismo di infortunio, in maniera tale da riguadagnare il controllo sul suo movimento e sulle attività che provocano dolore, permettendo così alle strutture ipersensibilizzate agli stimoli tanto da provocare dolore, di desensibilizzarsi gradualmente.
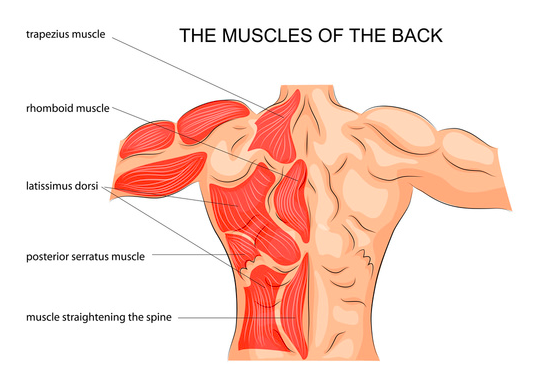
Molteplici sono le strutture della schiena che possono creare dolore: i dischi intervertebrali, le faccette articolari, i muscoli, le fratture da compressione, le articolazioni sacro-iliache, e la lista prosegue.
Tutti questi elementi strutturali del rachide lombare hanno una innervazione sensoriale che può generare stimoli nocicettivi, i quali possono giocare un ruolo nella provocazione del dolore. Spesso, ed è questo uno dei motivi per cui è difficile comprendere la eziologia del mal di schiena, più elementi di questa lista possono evocare la sintomatologia quando stimolati da differenti movimenti, posture o sollecitazioni aggiunte.
Sappiamo infatti che la diagnosi non può essere basata esclusivamente su dati anatomici in quanto i risultati degli accertamenti radiologici non sono sempre correlabili con la sintomatologia in atto.
(Kapellen PJ, Beall DP. Imaging evaluation of low back pain: important imaging features associated with clinical symptoms. Semin Roentgenol 2010; 45: 218–25.)
La ricerca ha inoltre dimostrato il fallimento nello stipulare un legame di correlazione tra l’insorgenza dei sintomi del mal di schiena e la mancanza di integrità strutturale dei dischi intervertebrali osservata nelle risonanze magnetiche.
(Cheung KM, Karppinen J, Chan D, et al. Prevalence and pattern of lumbar magnetic resonance imaging changes in a population study of one thousand forty-three individuals. Spine (Phila Pa 1976) 2009; 34: 934–40.)
È quindi necessario sviluppare una diagnosi differenziale basata sul movimento del paziente, che consideri le sollecitazioni amministrate sui tessuti strutturali e neurologici che possono essere affetti da specifici e determinati movimenti provocatori oltre che dai modulatori psicosociali.
Sviluppare questa diagnosi differenziale ci permetterà di effettuare la selezione terapeutica migliore possibile.
È necessario dare attenzione e riconoscere dei fattori ricorrenti che ci possano portare a compilare dei sottogruppi all’interno del mal di schiena aspecifico.
In questo lo sport ci può dare una grande mano in quanto alcuni sportivi sviluppano determinati tipi di mal di schiena: alcuni dolori vengono provocati da specifici movimenti ripetuti, facendoci pensare che il mal di schiena aspecifico possa essere un insieme di differenti mal di schiena di origine meccanica.
Per approfondire sul dolore alla schiena
Approfondendo ancora di più l’argomento, spesso il mal di schiena è il risultato di limitazioni che avvengono in altre parti del corpo e la parte lombare risulta esserne la vittima.
Come dice Grey Cook: “se state provando a riabilitare, stabilizzare od allenare la colonna non avendo controllato tutte le ragioni per cui essa debba essere obbligata a compensare - mancanza di estensione/rotazione delle anche, mobilità toracica inadeguata, scarsa capacità di equilibrio in stazione monopodalica - non state facendo un buon lavoro per proteggere la schiena".
Per esempio consideriamo un gesto atletico che richiede delle oscillazioni delle braccia rispetto alle gambe, come può accadere nel golf, nel tennis o nel baseball, questo movimento dovrebbe accadere principalmente a livello del torace e delle anche. Se questi segmenti corporei non dimostrano un’adeguata mobilità o controllo del movimento, allora l’atleta forzerà il gesto attraverso la limitata rotazione della lombare andando a creare il presupposto per un infortunio cumulativo.

Come afferma Shirley Sahrman: "L’osservazione dei movimenti generali del paziente può ri-indirizzare ed allargare la comprensione della situazione clinica mostrando limitazioni non dipese dalla diagnosi medica, ma correlate ad essa e pertinenti al recupero della funzionalità normale".
Pioniere nel campo della sotto categorizzazione del mal di schiena è sicuramente il professor Stuart McGill che nel 2005 ha pubblicato il primo studio per esplorare l’abbinamento di specifici esercizi sulla base di test clinici che dimostravano l’intolleranza strutturale a determinati movimenti.
La positività in alcuni test come lo straight-leg raise, il prone instability test, il lumbar hypermobility, che faceva supporre una compromissione dinamica delle unità motorie della schiena, risultò preventiva per il buon esito dell’amministrazione di esercizi di stabilizzazione lombare.
(Arch Phys Med Rehabil. 2005 Sep Preliminary development of a clinical prediction rule for determining which patients with low back pain will respond to a stabilization exercise program. Hicks GE, Fritz JM, Delitto A, McGill SM)
Un’altra ricerca pubblicata da un gruppo di studio norvegese nel 2004, ci dimostra che il mal di schiena è comune tra gli sciatori di fondo che adottano una tecnica classica, piuttosto che quella libera e i tra canottieri. Entrambe queste categorie di sportivi hanno la necessità di caricare la colonna dalla posizione di estrema estensione fino alla posizione di estrema flessione.
(SPINE Volume 29, 2004, Low Back Pain Among Endurance Athletes With and Without Specific Back Loading—A Cross-Sectional Survey of Cross-Country Skiers, Rowers, Orienteerers, and Nonathletic Controls. Roald Bahr et Al.)
Per quanto riguarda i canottieri un altro studio ci dimostra come nonostante un buon livello the fitness, a causa di questi movimenti ripetuti di flesso/estensione sulla schiena, costoro abbiano una alta incidenza di lombalgia.
Lo studio inoltre dimostra come l’insorgenza del mal di schiena fosse prevista dalla fatica e dal mancato recupero dei muscoli paravertebrali, con conseguenti maggiori sollecitazioni scheletriche.
(Roy, Serge & De Luca, Carlo & Snyder-Mackler, Lynn & S. Emley, Mark & L. Crenshaw, Ronda & P. Lyons, Juliann. (1990). Fatigue, recovery, and low back pain in varsity rowers. Medicine and science in sports and exercise).
Minimizzare le sollecitazioni sulla schiena, infatti sembra essere la chiave per avere una tolleranza maggiore al mal di schiena, tant’è vero che sembra che i sollevatori di pesi abbiano minore incidenza di mal di schiena rispetto alla popolazione normale.
(Am J Sports Med. 1988. Low back pain among retired wrestlers and heavyweight lifters. Granhed H, Morelli B.)
Questo potrebbe essere spiegato dal fatto che i sollevatori di pesi esperti riescono a mantenere la lombare della sua posizione neutrale per più a lungo relativamente all’arco di movimento, mentre i sollevatori alle prime armi esibiscono una postura più cifotica, che li porta a sottoporre le strutture corporee a delle sollecitazioni più grandi ed a essere esposti ad un maggior rischio d’infortunio sia traumatico che cumuluativo.
(J Biomech. 2015 Jul 16. Novice lifters exhibit a more kyphotic lifting posture than experienced lifters in straight-leg lifting.Riley AE, Craig TD , Sharma NK, Billinger SA, Wilson SE.)
Queste piccole testimonianze sono a favore dell’esistenza di una serie mal di schiena specifici di origine meccanica che però non potremo mai identificare se non lavoriamo con lo scopo di comprenderli.
La ricerca dovrebbe quindi puntare ad una sotto categorizzazione dei mal di schiena, che porterebbe ad una migliore selezione delle pratiche terapeutiche. Questo ovviamente non contraddice le direttive internazionali ma obbliga l’operatore a spendere più tempo con il paziente per valutare tutti i fattori che possono essere coinvolti nello sviluppo della sintomatologia.
Consigli per il dolore alla schiena
Questi di seguito, sono dei consigli basati sull’esperienza clinica di oltre 20 anni sulla cura del mal schiena che il mio staff ed io utilizziamo in abbinamento alle linee guida internazionali.
- Dottori e pazienti dovrebbero identificare quei movimenti, posture e carichi aggiunti amministrati sulla schiena del paziente che aumentano la sintomatologia.
- Una volta identificati questi fattori aggravanti è necessario spiegare al paziente come eludere queste sollecitazioni durante i movimenti della vita quotidiana, per permettere alle strutture corporee iper-sensibilizzate dalla ripetizione cumulativa di tali agenti, di de-sensibilizzarsi.
- È necessario creare dei modelli di movimento nuovi che permettano di avere una libertà massima di movimento senza andare ulteriormente a compromettere le strutture che producono gli stimoli nocicettivi.
- È necessario compilare una serie di esercizi specifici basati sulle specifiche intolleranze meccaniche o di movimento trovate nell’esame e un programma di camminata con intervalli che non esacerbino la sintomatologia.
- È necessario curare nei minimi dettagli le tecniche di sollevamento e di trasporto di pesi, rivolgendosi a tecnici espertissimi in questo settore.
Raccomandazioni per il dolore alla schiena
Raccomandazione 1: Dato che la maggior parte dei pazienti affetti da lombalgia acuta o subacuta migliora nel tempo indipendentemente dal trattamento, i medici ed i pazienti dovrebbero selezionare il trattamento non farmacologico come iper-termia, massaggi, agopuntura, o manipolazione spinale. Se si desidera un trattamento farmacologico, i medici ed i pazienti dovrebbero selezionare i farmaci antinfiammatori non steroidei o rilassanti muscolari scheletrici.
Raccomandazione 2: Per i pazienti con lombalgia cronica, medici e pazienti devono inizialmente selezionare il trattamento non farmacologico come esercizio fisico, riabilitazione multidisciplinare, agopuntura, riduzione dello stress basata sulla mente, tai chi, yoga, esercizio di controllo dei movimenti, rilassamento progressivo, elettromiografia biofeedback , terapia laser a basso livello, terapia cognitivo-comportamentale, o manipolazione spinale.
Raccomandazione 3: In pazienti con lombalgia cronica che hanno avuto una risposta inadeguata alla terapia non farmacologica, medici e pazienti dovrebbero prendere in considerazione il trattamento farmacologico con farmaci anti-infiammatori non steroidei, come terapia di prima linea, e tramadolo o duloxetina come terapia di seconda linea. I medici dovrebbero prendere in considerazione gli oppioidi come opzione nei pazienti che hanno fallito i trattamenti di cui sopra e solo se i potenziali benefici superano i rischi per i singoli pazienti e dopo una discussione sui rischi noti e i benefici realistici con i pazienti.
I medici dovrebbero rassicurare i pazienti che il mal di schiena acuto e subacuto di solito si risolve da solo, e dovrebbero fornire ai pazienti le informazioni utili per essere indipendenti.
I medici dovrebbero evitare di prescrivere trattamenti costosi e potenzialmente dannosi per questi pazienti, in particolare i narcotici. Inoltre, gli steroidi sistemici non sembrano fornire benefici e non dovrebbero essere prescritti ai pazienti con mal di schiena acuto o subacuto, anche con sintomi radicolari.
(Qaseem A. et al. Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med. 2017 Feb 14. doi: 10.7326/M16-2367)



 Vuoi navigare al meglio dal tuo smartphone?
Vuoi navigare al meglio dal tuo smartphone? 




 CHIAMA ORA
CHIAMA ORA